Трихинелоза
|
Трихинелоза – Ризик од заражавања Сваке године се на територији Републике Србије региструју како појединачни случајеви трихинелозе, тако и епидемијско јављање ове болести. Просечно се на годишњем нивоу пријави између 100 и 200 случајева трихинелозе у хуманој популацији. Највећи број оболелих региструје се током децембра, јануара, фебруара и марта месеца. Ризик заражавања трихинелом имају сви, уколико конзумирају сирово или недовољно термички обрађено месо. Шта је трихинелоза? Трихинелоза настаје конзумирањем сировог или недовољно термички обрађеног меса животиња које садрже живе ларве паразита трихинеле, углавном свињетине и прерађевина од свињског меса. Симптоми и знаци инфекције трихинелом Први симптоми болести су пролив, повишена телесна температура, слабост, а затим се јавља оток очних капака и снажни болови у мишићима. Могућа је појава кардиолошких и неуролошких компликација, док код најтежих облика инфекције може доћи до смртног исхода због оштећења срчаног мишића. Код блажих облика инфекције, већина симптома повлачи се након пар месеци. Умор, слабост и пролив некада могу да трају више месеци. Колико брзо након инфекције долази до појаве симптома? Инкубација може да варира од 5 до 45 дана, што зависи од броја паразита у месу, укупне количине конзумираног меса и општег здравственог стања заражене особе. Гастроинтестинални симптоми јављају се већ после неколико дана од инфекције, док се остали симптоми јављају 2 до 8 недеља након ингестије зараженог меса. Благи облици трихинелозе могу да буду непрепознати и дијагностиковани као грип или прехлада. Како долази до заражавања људи и животиња? Када човек или животиња поједу месо које садржи живе ларве трихинеле, желудачна киселина раствара опну цисте, чиме се ослобађа трихинела. У танком цреву трихинела сазрева у одраслу јединку. Женке продукују ларве које улазе у лимфне и венске капиларе и на тај начин доспевају у скелетне мишиће, где ларве инкапсулирају. До заражавања долази када се конзумира месо које садржи ове инкапсулиране ларве. Ризик од заражавања Шта треба радити у случају сумње на трихинелозу? Обавезно се обратити ординирајућем лекару, који ће урадити потребне анализе и приступити адекватном лечењу. Како се поставља дијагноза трихинелозе? За постављање дијагнозе користе се серолошки тестови и налаз еозинофилије (повећан број одређене врсте белих крвних зрнаца у крви). Позитиван налаз биопсије скелетне мускулатуре (присуство циста паразита) после више од 10 дана по почетка болести обезбеђује потврду инфекције. Како се лечи трихинелоза? У терапији овог обољења користи се мебендазол. Лечење треба започети што је раније могуће. Које су мере превенције трихинелозе? Добро термички обрадити месо на температури изнад 71° Ц и довољно дуго, тако да се боја меса промени из ружичасте у сиву. ПРЕУЗЕТО СА САЈТА ИЗЈЗС |
Хладноћа - превенција
|
Здравље и безбедност у условима екстремно ниских температура За зимски период карактеристичне су ниске температуре ваздуха, али када температура падне значајно испод нуле потребно је обезбедити одговарајуће услове за очување здравља. Изложеност ниским температурама може довести до низа различитих здравствених проблема који могу озбиљно угрозити здравље, али и угрозити живот посебно деце, старијих особа и хроничних болесника. Следе мали савети како да сачувате своје здравље у условима ниских температура. ПЛАНИРАЈТЕ УНАПРЕД Припремите се за ниске температуре и пре почетка зимске сезоне. Обезбедите довољну количину енергената за грејање тако да увек имате залихе за минимум 7 дана у случају временских непогода. За случај нестанка струје обезбедите батеријске лампе и резервне батерије, свеће и шибице. У остави увек имајте резерве хране коју није потребно складиштити у фрижидеру или кувати као што су кекс, крекери, цереалије, конзервисана храна, суво воће. Неопходне су и залихе воде за пиће у случају да дође до смрзавања и пуцања цеви, али набавите и лекове за кућну апотеку посебно уколико неко од укућана редовно користи терапију због хроничних болести. ПОНАШАЊЕ У КУЋИ У условима ниских температура потребно је редовно проветравање просторија. Како бисте спречили расипање топлоте избегавајте отварање прозора дуже од неколико минута. Заштитите врата и прозоре тракама, а у просторе између прозора и испод врата ставите ћебад. Обуците се слојевито - ваздух између више слојева одеће одличан је топлотни изолатор. Посебно утоплите стопала. Избегавајте већа физичка напрезања у кући посебно у раним јутарњим и вечерњим сатима. Једите редовно и уносите довољно течости, пре свега топле напитке (супе, чајеви, вода собне температуре) који ће обезбедити одржавање телесне температуре. Не уносите алкохол као ни напитке са високим садржајем кофеина (кафа, газирани напици) с обзиром да утичу на бржи губитак телесне топлоте. ПОНАШАЊЕ НАПОЉУ У условима екстремно ниских температура, посебно уколико има ветра, немојте излазити из куће без преке потребе. Ово посебно важи за бебе и децу, труднице, особе старије од 65 година и хроничне болеснике. Приликом изласка напоље обуците се слојевито и обавезно утоплите шаке и стопала (термо, непромочиве рукавице, непромочиве удобне чизме или ципеле са равном петом), ставите капу и шал (ради превенције директног удисања хладног ваздуха у условима екстремно ниских температура покријте нос и уста шалом). Пожељно је да јакна или капут буду непропусни за ветар како би се смањио губитак телесне топлоте. Вуна, свила или полипропиленски унутрашњи слојеви гардеробе боље задржавају топлоту од памучне одеће. Ако приметите повећано знојење, потребно је одмах да пресвучете влажну одећу која узрокује губитак топлоте. Избегавајте боравак на отвореном дуже од 15 минута. Не игноришите дрхтавицу - предуго излагање хладноћи уз појаву дрхтавице знак је за хитан повратак у затворени простор. Треба избегавати тежи физички рад на отвореном и све активности које могу узроковати умарање и убрзано дисање. Уколико радите на отвореном радите спорије и правите паузе у затвореном простору како бисте сачували телесну топлоту. |
Хладноћа и здравље
|
Последице екстремно ниских спољних температура по здравље АктуелностиАктуелно Дуже излагање утицају екстремно ниских температура може довести до озбиљних поремећаја здравља, као што су ХИПОТЕРМИЈА и ПРОМРЗЛИНЕ. 1. ХИПОТЕРМИЈА: У ситуацији излагања организма ниској температури он почиње много брже да губи телесну топлоту него што је у стању да је надокнади убрзавањем метаболичких процеса. Продужено излагање хладноћи ће истрошити енергију из постојећих енергетских депоа. Резултат таквог процеса је ХИПОТЕРМИЈА, или абнормално ниска телесна температура. Овакав термички статус утиче како на централни тако и на периферни нервни систем, па жртва хипотермије има проблем са расуђивањем и отежаним кретањем. Ово посебно компликује преживљавање пацијента, с обзиром да се може десити да исти није ни свестан шта му се догађа и да неће бити у стању да ишта преузме како би избегао тотално смрзавање организма. Жртве хипотермије су углавном из групе вулнерабилних категорија становништва (стари и социјално угрожени без адекватне исхране, загревања и одевања; бебе које спавају у недовољно загрејаном простору; особе дуготрајно изложене утицају хладноће, попут бескућника или професионално изложених; особе које конзумирају алкохол и/или халуциногена средства). КАКО ПРЕПОЗНАТИ ХИПОТЕМИЈУ? ОДРАСЛИ ДЕЦА
2.ПРОМРЗЛИНЕ: Промрзлине су локална акутна оштећења коже и поткожног ткива узроковане хладноћом. Оштећења настају након дужег излагања екстремној хладноћи. Појава промрзлина дешава се у случајевима када је температура околине испод °Ц. Најчешће су захваћени периферни делови тела: нос, уши, прсти, руке и стопала.
ШТА УЧИНИТИ? КАКО ПОСТУПАТИ У СЛУЧАЈУ ДА СЕ НАЂЕМО НА ПУТУ У НЕПОКРТНИМ КОЛИМА, А ПОД УТИЦАЈЕМ ЕКСТРЕМНЕ ХЛАДНОЋЕ? Уколико се због снежне олује нађете у возилу, најбезбедније је остати у њему. Следећи кораци могу осигурати већу безбедност угрожених путника: ПРЕУЗЕТО СА САЈТА ИЗЈЗ СРБИЈЕ |
Алергије
|
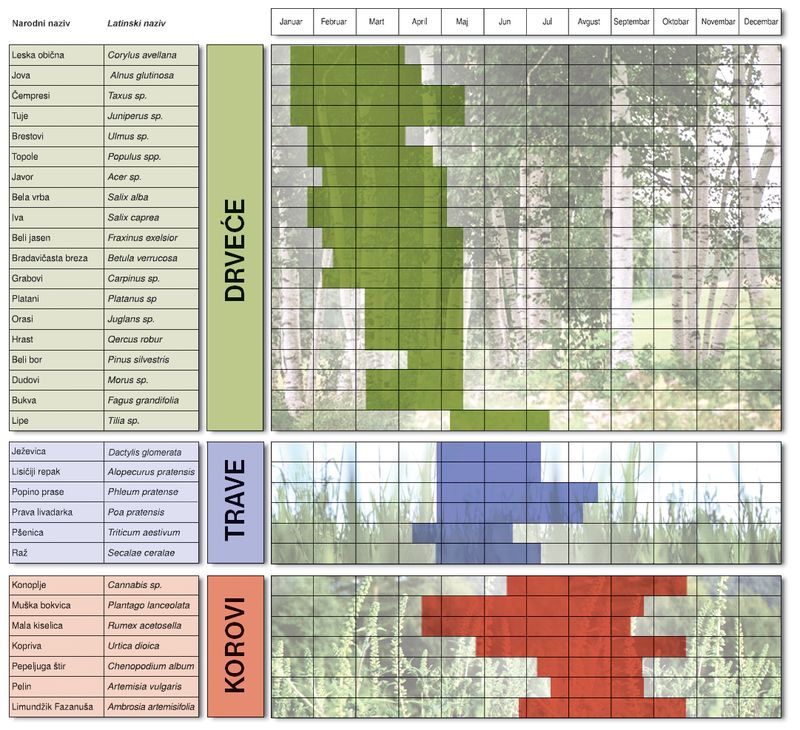
Основно Основна улога имуног система људског организма је да одбрани тело од свега страног и потенцијално штетног, било пореклом из унутрашње или спољне средине. На тај начин се код здравих особа ствара имуност, отпорност ка овим чиниоцима. Алергија представља промењено, преосетљиво стање имуног система појединих особа на материје из нашег окружења, а на које већина не реагује, јер суштински не претстављају претњу.[1] Реч алергија је грчког порекла и настала је спајањем речи алос = промењен и ергеиа = реакција. Склоност ка алергији је наследна и око 30 % популације је склоно овим поремећајима, а код око 20 % се она и испољи. Број оболелих је у сталном порасту у свету и код нас. Алергени - узрочници алергије Материје које изазивају алергије називају се алергенима и подељени су у неколико великих група у односу на начин на који наш организам долази у додир са њима:
СимптомиКада организам преосетљиве особе дође у контакт са алергеном у року од неколико минута, сати или дана испољиће се симптоми алергије. У случају респираторне алергије на полене, зрнца полена доспевају до коже, слузнице ока, носа, плућа и изазивају следеће симптоме:
Сви наведени симптоми могу бити испољени у благом облику када не ремете радну способност, али и у тежим облицима, па и драматичним када угрожавају живот (у случају гушења, анафилактичког шока исл.). ДијагнозаУ случају алергије на полене дијагнозу поставља лекар на основу података које даје пацијент о својим тегобама, као и на основу тестова на кожи или из крви из којих се види да ли пацијент има антитела на одређену врсту алергена полена. Ови тестови се раде скоро у свакој болници. ЛечењеУколико се симптоми алергије не лече од самог почетка имају склоност да се током година појачавају и јављају алергије и на друге, нове алергене. Познато је да пацијенти алергични на полене, често постану алергични и на кућну прашину и обратно. На нашем подручју више од 50% пацијената је алергично истовремено на 2 и више алергена. У случају алергије на полене након прекида изложености поленима (одлазак на места где нема тих биљака, затварање у просторије где постоје клима уређаји који не пропуштају полен) или након узимања лекова тегобе се повлаче или смањују по интензитету у року од неколико сати или дана. Данас постоји велики број антиалергијских лекова и то у локалним или системским облицима који су прилагођени лечењу наведених тегоба. Тако се за кожне манифестације алергије могу промењивати кортикостероидне креме, код тегоба везаних за очи капи са анти-инфлаторним дејством, код тегоба везаних за респираторне органе интраназални кортикостероидни спрејеви (флутиказон, мометазон, беклометазон). Од системских лекова се дају антихистаминици новије генерације (лоратадин), лекови за ширење дисајних путева у облику спреја за инхлацију, таблета или ињекција (бронходилататори). Антихистаминици се узимају превентивно пре очекиване неповољне концентрације полена у ваздуху. Најновији вид терапије код алергије на полене је имунотерапија са одговарајућим растућим дозама алергена који се дају у виду поткожних ињекција или у новије време у виду капи које се стављају под језик. Због могућих секундарних алергија, имуно терапија десензитивације се користи искључиво као последње решење код пацијената чији су симптоми изразито јаки и не одговарају на стандардну сезонску терапију. Од алергија најчешће оболевају деца и млади, али се могу појавити у било ком периоду живота. ПревенцијаПревенција алегијских обољења почиње још од првих дана живота уклањањем из околине детета свих оних штетних фактора који могу допринети да се алергија испољи, а то су аерозагађење, пушење и сл. Следећи корак је уклањање алергена из околине, као што су перјана постељина или домаће животиње, затим одржавање добре хигијене стана, што смањује количину прашине. Код алергије на полене веома их је тешко избећи, осим ако пацијент има могућности да у периоду цветања оде у другу средину. Концентрација полена у ваздуху је најмања рано изјутра, када не дува ветар или после кише. Полен се може задржавати у одећи и коси. Могуће је уградити специјалне филтере који не пропуштају полен у стану, радном месту или колима у којима се налази клима. Стан би требало проветравати када нема ветра, јер се путем ветра полен шири и до 10 km од места цветања. Пожељно је уклонити цвеће из стана, поготово оно које цвета или је у вази. Неопходно је активно уклањати коров око места становања, радног места (фабрика, школа, њива) и тиме смањити количину полена у ваздуху. Код већине оболелих болест се испољи тек када број поленових зрнаца у ваздуху пређе 50/m3. Пожељно је информисати се преко средстава информисања (радио, новине, интернет) о количини полена у ваздуху и његовом кретању као и врсти, те томе прилагодити боравак напољу и терапију. Веома је важна редовна контрола код свог лекара и редовно узимање препоручених лекова. У нашој средини током последњих десетак година све већи проблем представљају алергије на полене, а нарочито на полене корова. Од свих пацијената који су алергични на полене корова више од 80% је алергично и на полен парложне траве (Амброзија). Због своје распрострањености и јаких алергогених својстава она ће и у будуће бити узрок нарушавања здравља код све већег броја становника. ЧЛАНАК ПРЕУЗЕТ ИЗ ВИКИПЕДИЈЕ |
Хепатитиц А,Б,Ц
|
Хепатитис А Хепатитис А (епидемични хепатитис, заразна жутица) је акутна упална болест јетре узрокована малим РНК вирусом који се преноси фекално-оралним путем. Реч је о прилично заразној болести која се може јавити спорадично или може бити епидемијских појава, посебно у условима погоршања санитарних прилика, након поплава и других природних катастрофа.[1] Распрострањеност Пут преноса. У преношењу вируса хепатитиса А основну улогу има феко-орални пут преноса (болест „прљавих руку“). Контактни пут преноса условљен је присутношћу свеже фекалне контаминације на јагодицама прстију, па је тако пренос знатно олакшан код оних особа који не перу руке сапуном. Деца су најподложнија овој зарази, мада је болест обично блажег облика и краће траје. Појава вируса зависи од санитарног стања околине,хигијенских навика и величине група у блиском контакту (нпр. вртићи, школе, породице и сл.). За разлику од земаља нижег хигијенског стандарда, хепатитис А се у развијеним земљама, побољшањем социоекономских услова живота јавља у каснијој животној доби.[1] Болест се може пренети и загађеном водом. Тада се хепатитис обично јавља у облику масовних епидемија експлозивног карактера, а захваћене су све старосне доби. Хепатитис А вирус може се ширити и загађеним храном. Обично се ради о намирницама које не пролазе термичку обраду или је она недовољна (нпр. сирове или недовољно термички обрађенешкољке које потичу из контаминиране воде), односно, загађење настаје након додатних манипулација (стога је важно контролирати особе које раде са храном). Мало је доказа о постојању ризика преноса ХАВ хетеросексуалним контактом, док је код хомосексуалних мушкараца учесталост анти-ХАВ висока. Парентерални пренос ХАВ путем крви је могућ, али изузетно ретко. Човек је једини резервоар вируса хепатитиса А (оболели може да зарази друге особе у фази инкубације и у акутној фази болести).[1] Заражене особе могу да пренесу вирус на друге људе две недеље пре него што се код њих појаве симптоми, па до недељу дана после појаве жутице (све заједно око три недеље).[2] Клиничка слика. Инкубација тј. време које прође од уласка вируса у организам до појаве првих симптома болести, траје 2 до 4 недеље. Симптоми болести су: температура, болови у мишићима изглобовима, мучнина и повраћање, а понекад и пролив. Када температура падне, кожа и беоњаче постају жуте, урин таман, а столица светлија. То је знак да је јетра повећана. Након 1 до 2 недеље симптоми болести нестају, али потпуни опоравак траје дуже (4 до 6 недеља).[1] Болест обично пролази спонтано и никад не прелази у хронични облик. Ипак, ХАВ може да узрокује пролонгирану колестазу (застој жучи) праћену повишеним нивоом алкалне фосфатазе и укупног билирубина што може потрајати неколико месеци или, што је још ређе, попримити хронични релапсирајући ток (ово се сматра као последица некомплетног нестајања ХАВ). Описано стање обично се реши, најкасније, за годину дана. ХАВ може бити и окидач за облик аутоимуног хепатитиса који се погрешно сматра „хроничним“ хепатитисом. Мали је број пацијената код којих се болест нагло појави, а тешки, тзв. фулминантни облик може да оштети јетру. Уочено је то да се фулминантни хепатитис А, иако редак, са све већом учесталошћу јавља код интравенских овисника.[1] Знакови болести зависе о стању оболелог, али и о животној доби у којој се инфекција јавила. У дечијем узрасту, нарочито у првим годинама живота, болест је блага и често пролази непримећено. Међутим, инфекција у каснијој доби може попримити тежи облик болести.[1] Лабораторијске претраге. Лабораторијски налази показују повишене вредности јетрених ензима (АСТ, АЛТ), што је знак оштећења јетрених ћелија, али и повишени билирубин. Током акутне инфекције имуни систем оболелог ствара антитела ИгМ анти-ХАВ који се у крви задржавају наредних 6 до 12 месеци од појаве првих симптома болести. Присуство ИгГ анти-ХАВ у серуму је показатељ прележаности хепатитиса А или имунитета стеченог вакцинисањем против хепатитиса А. Вирус се може изоловати из столице оболелог, али се не ради рутински.[1] Лечење. Лечење је симптоматско и састоји се у снижавању телесне температуре (уз антипиретике), одржавању електролитске равнотеже, мировању и дијетној исхрани. У случају тежег облика болести, особа се смешта у јединицу интензивног лечења. Болест пролази спонтано, а прелаз у хронични облик болести није забележен.[1] Превенција. Основна превенција хепатитиса А иста је као и код других цревних обољења, тј. стварање услова за редовно спровођење мера личне хигијене и хигијене околине (прање руку, правилно одлагање отпадних материја, осигурање здравствено исправне воде и хране).[1] Болест се може спречити и вакцинисањем које се препоручује: путницима у ендемска подручја, медицинском особљу, особљу и штићеницима у центрима целодневне неге, особама које учествују у процесу производње хране, особама које раде у комуналним подузећима (на пословима одвоза ђубрета и пословима везаним за канализацију), особама с неким хроничним болестима јетре. Такође, вакцинисање против хепатитиса А препоручује се и хомосексуалцима, те интравенским овисницима. Особама које живе у домаћинству с оболелима као и особама које су у сексуалном контакту са зараженим, препоручује се вакцинисање од хепатитиса А - постекспозицијска профилакса две недеље од изложености зарази. Вакцинисање се састоји од 2 дозе инактивисане вакцине, с тим да друга доза следи 6 до 12 месеци након прве дозе. Данас постоји и комбиновано вакцинисање које штити од хепатитиса А и Б. Даје се у три дозе (друга доза месец дана након прве, а трећа доза пет месеци од друге). Тако стечена заштита је дуготрајна.[1] Хепатитис Б Хепатитис Б Хепатитис Б Хепатитис Б је узрокован једном од врста вируса Хепатитиса, којих има пуно, а процене су да је више од 3% светске популације заражено бар једном од врста, већина без свесног знања о томе. Вирус може бити миран у организму деценијама, без икаквих видљивих физичких симптома. Хепатитис спада у полне инфекције, иако се често ставља у категорију полне болести (полно преносиве болести), с обзиром да се често преноси полним односом. Преношење хепатитиса Б Вагинални сексуални однос, као и анални сексуални однос су доказани начини за преношење овог вируса. Постоје сумње да се хепатитис Б може пренети и путем оралног секса, али за сада не постоје поуздани докази. Теоретски, ризик постоји. Такође, ова болест се може пренети путем оро-сексуалног односа, тј. путем надраживања партнеровог ануса језиком. Оваква врста сексуалне стимулације је чешћа код хомосексуалних парова.
Симптоми обично почињу 6 недеља до 6 месеци након изложености вирусу (у просеку 2 месеца). Дужина болести варира; Већина људи се опорави кроз три недеље. Код одраслих, рани симптоми (симптоми акутног хепатитиса) су: лоше здравље (осећате се лоше, али не довољно да бисте могли да тврдите да сте болесни)
За опоравак и чишћење организма од акутне форме Хепатитиса Б је пре свега потребно много одмарања и много унете течности. Уколико имате хронични хепатитис Б, ваш доктор ће вам такође преписати одговарајућу терапију. Уз мало среће, комбиновани напори медицине против хепатитиса Б ће уродити плодом, чишћењем организма од вируса или пак великим успоравањем деловања вируса у вашем организму. Вакцина против хепатитиса Б Хепатитис Ц Статистике
Коришћење истих игала (у ризичну групу спадају корисници опојних дрога, особе које су примале трансфузију крви пре 1994. године, особе на континуираној дијализи, особе са тетоважом и другим видовима улепшавања тела) Хепатитис Ц Симптоми Смањени апетит исцрпљеност
Тест крви је једноставан и најпоузданији метод за утврдјивање да ли имате Хепатитис. Ако су резултати теста на Хепатитис позитивни, ваш доктор ће идентификовати да ли је у питању вирус Ц хепатитиса или вирус Б, и прописати вам одговарајућу терапију. Понекад је потребна биопсија јетре како би се установило колико је опасан степен болести. Као што смо рекли, хепатитис Ц се ретко открива у првих 6 месеци (акутна фаза), а уколико се ипак открије, лечење хепатитиса Ц се обично не покушава у првих 6 месеци, већ се остави организму да покуша да се сам избори са вирусом. Једино уколико се ради о вирусу генотипа 1, студије показују да су терапија акутног хепатитиса даје одличне резултате. Уколико имате хронични хепатитис Ц, ваш доктор ће вам преписати одговарајућу терапију. У лечењу хепатитиса Ц прилично се успешно показује лек Пегазис. |
Клостридија
|
Clostridium diffisile – Питања и одговори Шта је Clostridium diffisile (К. диффисиле)? K. диффисиле је бактерија која може бити узрочник благих до тешких пролива и поремећаја рада црева.
Бактерија и њене споре се налазе у фецесу. Људи се могу заразити уносећи бактерију у уста прљавим рукама. Руке се загађују додиривањем површина које су контаминиране фецесом.
Употреба антибиотика повећава могућност за развој инфекције К. диффисиле.
Основни симптоми инфекције су водене дијареје, температура, губитак апетита, мучнина и бол у трбуху.
Као и у случају других заразних болести, основна и најефикаснија мера је темељна и редовна хигијена руку водом и сапуном. Алкохолни препарати за хигијену руку нису ефикасни јер не уништавају споре ове бактерије.
У одређеним случајевима К. диффисиле инфекција може имати смртни исход: уколико узрокује компликације у виду псеудомембранозног колитиса, перфорације црева или сепсе.
Уколико је у питању блажи облик инфекције, посебно лечење није потребно. У озбиљнијим случајевима неопходна је терапија антибиотицима, а некада је неопходна и хируршка интервенција.
Највећем ризику су изложене особе које су хоспитализоване, јер је у већини случајева ова инфекција болничког порекла. У болничким установама инфекција се преноси непоштовањем превентивних и контролних мера.
У циљу спречавања настанка и смањења учесталости инфекција узрокованих К. Диффисиле, као и других болничких инфекција, спроводи се континуирани надзор над инфекцијама које се доводе у везу са пружањем здравствених услуга. |
Лајмска болест
|
||